�������Ԃ������Ѫ���T��(d��o)�ľ����w�����ϵK�����ɼ�(x��)���O��ʧ���Ѫ�܃�(n��i)Ƥ�p�����y�����ϡ����y(t��ng)���������儓(chu��ng)�g(sh��)�����L���Ӿֲ���(y��ng)�ã�Ч�����ޣ��ҟo����Q�����w��(d��ng)�B(t��i)ʧ���c���ߴ��x����ʧ�{(di��o)�ĺ��Ć��}��ԓ�о��۽����������Ԃ��������y�}���_�l(f��)��һ�N�z�ص���/���z��SG��������ˮ���z��ؓ(f��)�d�����w�������Ƅ�Mdivi-1��SG/M����ϵ�y(t��ng)̽������M(j��n)�������ϵ�Ч���c�C(j��)�ơ��������Ԃ�������x�Ɂy������ʧ�{(di��o)��Ѫ�ܓp����(d��o)���������y���������w��(d��ng)���W(xu��)ʧ�ⱻ�C��(sh��)�c�����l(f��)�Y�������P(gu��n)��Mdivi-1����Drp1���Ƅ��������ƾ����w��׃���p�p������(y��ng)�����װY����(y��ng)���о�ͨ�^��Һ����ͽ�(li��n)��ˇ�Ƃ�SG/Mˮ���z����������S��Y(ji��)��(g��u)���m�˵ęC(j��)е��(qi��ng)�Ⱥ;���������ܳ��m(x��)ጷ�Mdivi-1���S�־ֲ��ί���ȡ���������ģ���У�SG/Mˮ���z�@�����ق����]�ϣ����M(j��n)��Ƥ�������zԭ�w�S������e���p���װY��(x��)��������ͬ�r(sh��)���{(di��o)Ѫ�܃�(n��i)Ƥ���L���ӣ�VEGF�������_(d��)������(qi��ng)Ѫ���������w�⌍(sh��)�(y��n)�������������ǭh(hu��n)�����T��(d��o)���ɼ�(x��)�������M1���͘O�������S�����w��Ƭ�����ǽͽ���x����(qi��ng)����Mdivi-1���A(y��)�����D(zhu��n)�@һ�^�̣����M(j��n)���ɼ�(x��)������M2���͘O�����֏�(f��)�����w�ںϠ�B(t��i)�����M(j��n)���������ữ���x���D(zhu��n)׃��
�C(j��)���о���ʾ��Mdivi-1ͨ�^����MEK/ERK��̖(h��o)ͨ·�(q��)��(d��ng)���ɼ�(x��)�����x�ؾ��̣��M(j��n)�����M(j��n)M2�O��������Ҫ���ǣ�Mdivi-1̎����M2�;��ɼ�(x��)����ͨ�^��(x��)���g�����w�D(zhu��n)�ƣ��������Ծ����w���f�oѪ�܃�(n��i)Ƥ��(x��)����HUVECs�������ƺ����ڸ��ǭh(hu��n)���µľ����wĤ�λ���p�ٻ�������ROS���e�ۣ�������(qi��ng)���w�ƺ�ǻ�γ�������Transwell�����B(y��ng)��(sh��)�(y��n)�C��(sh��)�������w�D(zhu��n)����ه�ھ��ɼ�(x��)���ĘO����B(t��i)��M2�;��ɼ�(x��)�����f�ľ����w�����ϵ�HUVECs�ľ����w�W(w��ng)�j(lu��)�У��֏�(f��)���������x���ܡ����⣬SG/Mˮ���z���������������ã�ϵ�y(t��ng)���Եͣ����Y(ji��)��(g��u)���M(j��n)��(x��)��𤸽�c�I�B(y��ng)���Q����M���ޏ�(f��)�ṩ�������h(hu��n)����ԓ�о����H�U����Mdivi-1ͨ�^�����ɼ�(x��)���O��-�����w�D(zhu��n)�����S���������h(hu��n)�����C(j��)�ƣ�Ҳ���������ί��ṩ�˼�߿��ʹ�Ѫ�����ɹ��ܵ�����������ϲ��ԣ�չ�F(xi��n)�˰������w��(d��ng)�B(t��i)�{(di��o)���ڴ��x�Լ������l(f��)�Y�е��R���D(zhu��n)��������

�D1. SG/M ˮ���z���Ƃ估���������������е����ü��C(j��)��ʾ��D��
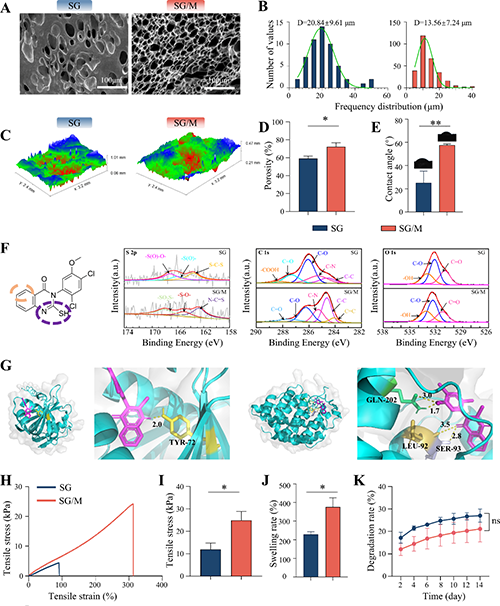
�D2. SG/Mˮ���z�ĽY(ji��)��(g��u)������

�D3. SG/Mˮ���z���M(j��n)������Ƥ�w�������ϡ�

�D4. �w����ɼ�(x��)���O���������w��(d��ng)���W(xu��)������
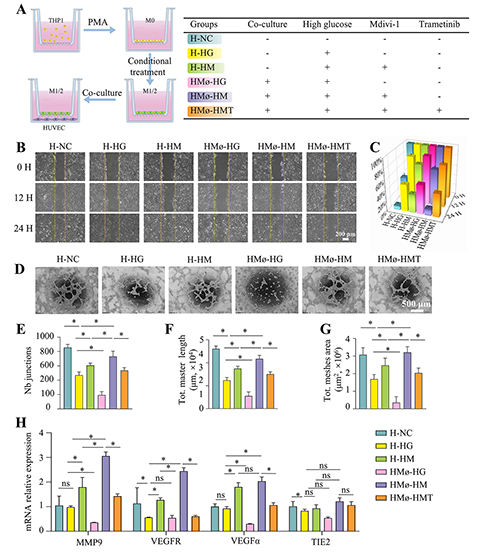
�D5. �w��Ѫ�܃�(n��i)Ƥ��(x��)�����w���О鼰�ɹܹ��ܷ�����

�D6. �w��Ѫ�܃�(n��i)Ƥ��(x��)���ľ����w���ܷ�����

�D7. ���ɼ�(x��)����Ѫ�܃�(n��i)Ƥ��(x��)���ľ����w�D(zhu��n)�ơ�
ԓ��������2A-biohydrogels accelerate diabetic wound healing by promoting M2
macrophage polarization and functionalized mitochondrial transfer to endothelial cells�����}�l(f��)����Chemical Engineering Journal��2025��514 ,163130���ڿ��ϣ�2023 IF=13.4�������µ�һ���ߞ��Ĵ���W(xu��)�A����ǻ�t(y��)�W(xu��)Ժ������ʿ�������Tʿ��ͨӍ���ߞ��Ĵ���W(xu��)�A����ǻ�t(y��)�W(xu��)Ժ��ѩ��������ԓ�(xi��ng)�о��õ��ˇ�����Ȼ�ƌW(xu��)���������(xi��ng)Ŀ��֧�֡�
Փ��朽ӣ�https://doi.org/10.1016/j.cej.2025.163130
- �����ִ�Źٱ����ڡ������о��T�F(tu��n)�(du��) Nat. Commun.��̼���ۺ����c(di��n)�T��(d��o)�Y(ji��)����ȡ���{(di��o)�ؘ�(g��u)����(qi��ng)���͈�(ji��n)�gˮ���z 2025-07-07
- ��ɽ��W(xu��)�Ƕ�ؔ(c��i)/�S�ſ�/������/���x�F(tu��n)�(du��) Adv. Mater.�������L�v���ԵĿ�ע����̿�{��øˮ���z��(sh��)�F(xi��n)�[���ąf(xi��)ͬ�ί� 2025-07-04
- ���t(y��)��ë��F(tu��n)�(du��)���������R���N�F(tu��n)�(du��) Small �C������(f��)��ˮ���z�Ą�(chu��ng)���c��(y��ng)��-�ľۺ����wϵ���������x�Ӻ����Լ{�ײ�������(qi��ng)�ͽY(ji��)��(g��u) 2025-07-04
�\���P(gu��n)ע�߷��ӿƼ�

- ���ܹ��A��朆���������22��...
- ����(b��o)���C(j��)��(hu��)��500+ˎ��...
- ���HƷ�ơ�ǰ�ؕ�(hu��)�h�cչλ�D...
- ������AI�ǿء���Ч�����x��...
- 2025�ؑc����չ���c(di��n)������...
- ���a(ch��n)������٣�������^�Ƽ�...
- 2025Ϳ��ԭ���x�ϴ��(hu��)
- �Ј���300�|��PMEC China ɫ...
- ����ע��(c��)��2025����������չ...
- ���a���υ��^�A(y��)��ӛ���öY��...
- �ۺ���l(f��)���ИI(y��)���g(sh��)��Ӗ(x��n)����...
- �������/˾һ�����۳Ǵ�...
- ����W(xu��)�����h(yu��n)���ڈF(tu��n)�(du��) AFM...
- ��ɽ��W(xu��)����n�}�M CEJ����...
- ���ݴ�W(xu��)�����ƽ��ڈF(tu��n)�(du��)��Ac...
- ���W(xu��)����������T PRL����...
- �㽭��W(xu��)�Ǿ�܊���������F(tu��n)�(du��)...
- �����ִ�Źٱ����ڡ�������...
- �п�Ժ�{����Դ�����ܡ�����...
- �V�t(y��)��Ժ���١��V���T��ܰ N...
- �������i�w/���������...
- ����炐�ȁ���W(xu��)���h����...